¡Hola compañeros! En nuestro siguiente post os traemos el caso de un paciente con Trombocitopenia asociada al uso de fármacos, más concretamente a heparina. Nos pareció muy interesante abordar este tipo de patología, así como, el papel del farmacéutico ante dichas situaciones.
¡No nos queremos despedir sin animaros a compartir con nosotros los casos clínicos que os resulten más curiosos! De esta manera podremos repasar diversas enfermedades de una forma amena. Estamos seguros que entre todos podemos aportar herramientas muy útiles que nos ayudarán en el trabajo asistencial diario.
¡Animaos!!
Presentación del caso y antecedentes
Varón de 77 años que acude al Servicio de Urgencias por presentar deterioro de la función renal, aumento de edemas y disnea habituales junto a cuadro de tos con expectoración marrón, dolor en el hipogastrio al orinar y disminución subjetiva de la diuresis. Se trata de un paciente con insuficiencia renal crónica (IRC) estadio IV secundaria a nefropatía diabética, sin tratamiento con terapia renal sustitutiva. Como antecedentes personales destacan: diabetes mellitus tipo II (DM II), hipertensión arterial (HTA), dislipemia, accidente isquémico transitorio (AIT) de repetición, ictus en arteria cerebral media derecha, claudicación intermitente y angina crónica.
El paciente toma la siguiente medicación en domicilio:
| Patología | Tratamiento |
| Diabetes mellitus tipo 2 | Linagliptina 5 mg 1 comp/24h |
| Hipertensión arterial | Enalapril/lercanidipino 10/10 mg 1 comp/12h Doxazosina neo 4 mg 1 comp/24h Torasemida 5 mg 1 comp/24h |
| Dislipemia | Atorvastatina 80 mg 1 comp/24h Ezetimiba 10 mg 1 comp/24h |
| AIT de repetición Ictus |
Clopidogrel 75 mg 1 comp/24h |
| Angina crónica | Ivabradina 7,5 mg 1 comp/12h |
| Claudicación intermitente | Pentoxifilina 400 mg 1 comp/12h |
Enfermedad actual y tratamiento
El paciente es diagnosticado de fracaso renal agudo oligoanúrico sobre IRC secundario a insuficiencia cardíaca descompensada por infección respiratoria. Tras los hallazgos, se decide ingreso hospitalario, se instaura terapia empírica antibiótica con ceftriaxona, tratamiento deplectivo intravenoso y realización de hemodiálisis aguda . Durante su estancia hospitalaria, el paciente es anticoagulado con bemiparina (5000 UI/24h) y se realizan 5 sesiones de hemodiálisis en las que se administran 15 mg de heparina sódica como anticoagulante del circuito. El paciente presenta mejoría clínica pero no de la función renal, por lo que se decide su inclusión en el programa de hemodiálisis crónica y alta hospitalaria (plaquetas al alta: 201 x109/l).
Descripción del problema
A los tres días de encontrarse en su domicilio, el paciente es derivado a Urgencias desde la Unidad de Diálisis por aumento de tamaño del miembro inferior izquierdo con sospecha de trombosis venosa profunda (TVP). Como pruebas complementarias se realiza eco doppler, que confirma TVP y angioTAC pulmonar sin evidenciarse signos de tromboembolismo pulmonar (TEP). En la analítica de Urgencias destaca también una trombocitopenia severa (27 x109/l). Ante estos hallazgos en paciente tratado con heparina, se sospecha de trombocitopenia inducida por heparina (TIH) de tipo II.
La TIH de tipo II se produce por la formación de anticuerpos contra el complejo heparina-factor plaquetario 4, que secundariamente activa las plaquetas y la coagulación y finalmente produce un aumento en la formación de trombina. El diagnóstico se basa en aspectos clínicos e inmunológicos, mediante pruebas de detección de anticuerpos antiheparina. En general, la incidencia de TIH en pacientes en tratamiento con heparina es de un 0,5-5% y puede ocurrir con cualquier tipo de heparina, dosis y vía de administración, aunque es mayor en los pacientes tratados con heparina intravenosa. Habitualmente alcanza valores absolutos de 50-80 × 109/l o descensos relativos ≥ 50% de plaquetas y aparece típicamente de 5 a 14 días después del inicio del tratamiento con heparina.
Hay descrito un sistema de puntuación (sistema de puntuación de las 4t) para establecer la posibilidad de TIH antes de la realización de pruebas de detección de anticuerpos:
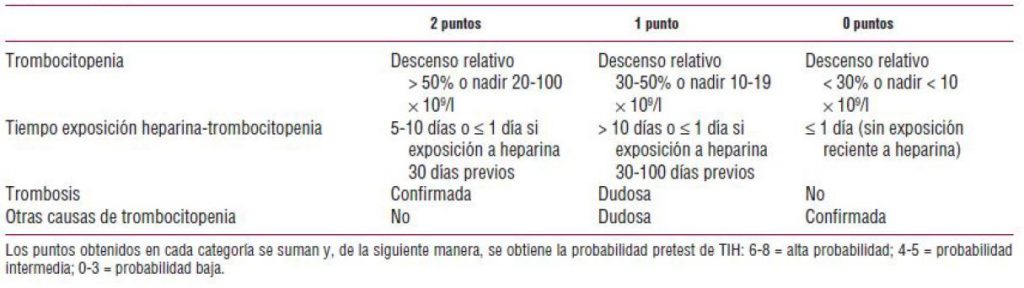
Figura 1. Sistema de puntuación de las 4t para pacientes con sospecha de TIH .
Cruz-González I, Sánchez-Ledesma M. Trombocitopenia inducida por heparina. Rev Esp Cardiol. 2007; 60 (10): 1071-82.
Ante una sospecha clínica de TIH, se debe suspender el tratamiento con heparina, comenzar tratamiento anticoagulante alternativo y posteriormente confirmar el diagnóstico con las pruebas de detección de anticuerpos.
Existen 2 tipos de anticoagulantes admitidos para el tratamiento anticoagulante de la TIH: los inhibidores directos de la trombina (lepirudina, argatroban y bivalirudina) y los heparinoides (danaparoide y fondaparinux). La elección debe basarse en su disponibilidad, la experiencia de uso, los métodos de monitorización disponibles y la situación clínica del paciente, teniendo en cuenta su función renal y hepática.
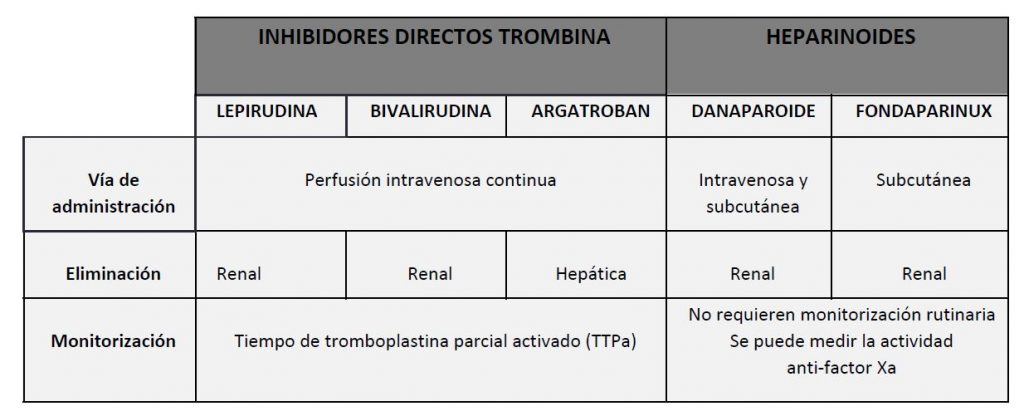
Anticoagulantes admitidos para el tratamiento anticoagulante de la TIH
Los fármacos antagonistas de la vitamina K no son una alternativa válida, ya que pueden empeorar paradójicamente la trombosis al producir una depleción en los niveles de las proteína C y S, con riesgo de necrosis cutánea y gangrena de las extremidades.
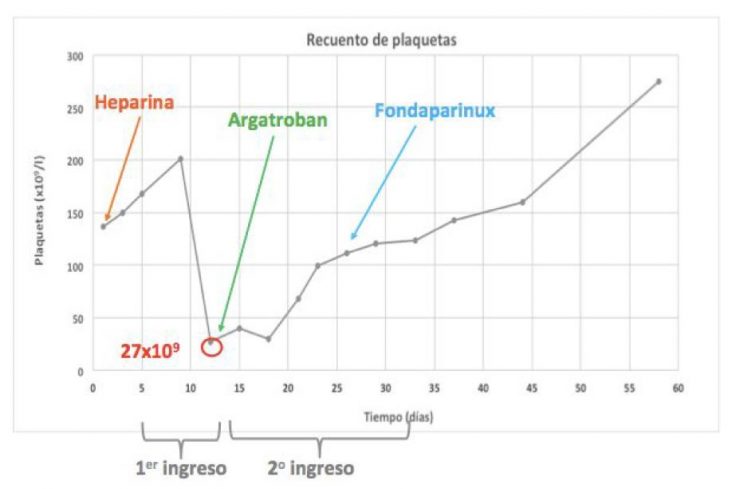
En este caso, el paciente presentaba trombosis del miembro inferior izquierdo y trombocitopenia severa (descenso relativo > 50%) en relación temporal al inicio de la heparina (10 días), cumpliendo criterios clínicos de TIH. Se suspendió la heparina de bajo peso molecular pautada, se solicitaron anticuerpos antiheparina y se contactó con Hematología para valoración de tratamiento anticoagulante alternativo hasta filiar la trombocitopenia. Finalmente, se obtuvo un resultado positivo de anticuerpos antiheparina, confirmándose el diagnóstico de TIH. El paciente estuvo ingresado durante 20 días, en primer lugar recibió tratamiento anticoagulante con argatroban en perfusión intravenosa, por su rápido inicio de acción y aclaramiento hepático, y posteriormente con fondaparinux, resolviéndose el cuadro clínico de TIH, con un recuento de plaquetas al alta de 123 x109/l.

Figura 2. Monitorización del recuento plaquetario realizada por Farmacia
Discusión
La trombocitopenia puede ser provocada por diferentes causas, entre ellas la utilización de ciertos medicamentos. Ejemplo de esto sería una toxicidad directa sobre la médula ósea, lo que daría lugar a una menor producción de plaquetas; o una destrucción de las mismas mediante un mecanismo que puede estar o no mediado por inmunidad. Los estudios epidemiológicos son reducidos y estiman una incidencia de 10 casos por millón de habitantes al año, aunque ésta puede ser mayor en pacientes hospitalizados y variar según el tipo de medicamento. Los fármacos que se han relacionado más frecuentemente con la aparición de trombocitopenia son los alcaloides de Cinchona (quinina, quinidina), sulfonamidas, AINEs, diuréticos, anticonvulsivantes y tuberculostáticos.
Cuando existe sospecha de trombocitopenia inducida por fármacos (ej.: heparina), el farmacéutico puede intervenir de forma activa, comprobando la medicación prescrita e identificando el fármaco responsable. Además, en la validación farmacéutica se realizará una revisión de las analíticas, incluyendo el recuento plaquetario, con el fin de detectarla precozmente. Como herramienta de trabajo el profesional podrá apoyarse en algoritmos como el siguiente:
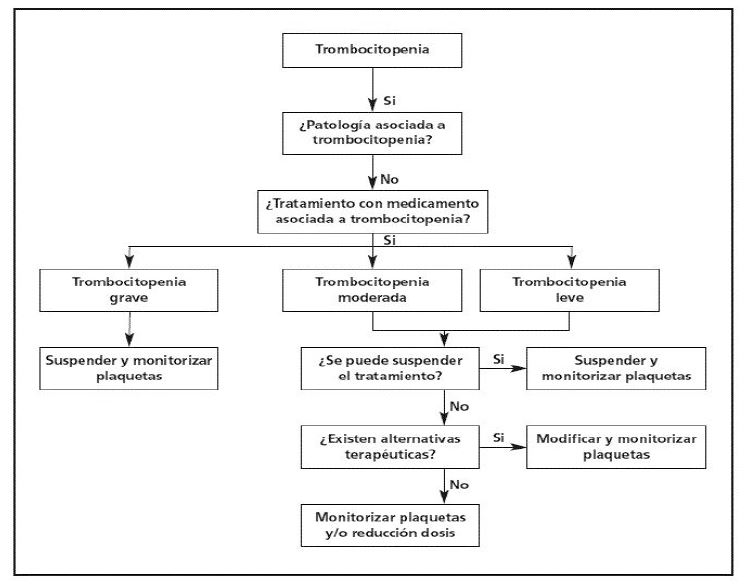
Figura 3. Algoritmo manejo trombocitopenia inducida por fármacos
Raquel Seco-Melantuche, Olga Delgado-Sánchez y Laura Álvarez-Arroyo.Incidencia de trombocitopenia inducida por
fármacos en pacientes hospitalizados. Farm Hosp.Farm Hosp. 2013;37(1):1-84
Posteriormente, se pondrá en contacto con el médico para recomendar una disminución de dosis o bien la suspensión del fármaco si fuera necesario. Asimismo, proporcionará una alternativa terapeútica adecuada al tipo de paciente y a la situación clínica.
Una vez el facultativo haya retirado la medicación causante de la trombocitopenia, el farmacéutico monitorizará la recuperación del recuento plaquetario hasta su normalización.
En cuanto a labores de farmacovigilancia, se notificará al Sistema Español de Farmacovigilancia de Medicamentos de Uso Humano (SEFV-H) la reacción adversa, a través de la plataforma notificaram.es
Finalmente, una vez resuelta la trombocitopenia, se procederá a la conciliación al alta. En los pacientes con TIH, se deberá evitar el uso de heparina de cualquier tipo de por vida y en caso necesario, deberán recibir tratamiento con anticoagulantes alternativos. De igual forma, se comprobará que haya sido registrada correctamente la alerta “ trombocitopenia por heparina ” en la historia clínica con el fin de evitar un nuevo episodio en futuros ingresos.
Conclusiones
La TIH de tipo II es una reacción adversa que merece especial atención por su graves consecuencias. Como aspectos a tener en cuenta debemos destacar:
– El tiempo de aparición de la trombocitopenia tras el comienzo de la administración de heparina (5 a 14 días después), parámetro utilizado en el diagnóstico diferencial.
– Su aparición puede ser provocada por cualquier tipo de heparina, aunque es más habitual con la intravenosa.
– Ante la sospecha de TIH se debe suspender inmediatamente el tratamiento con heparina e iniciar tratamiento anticoagulante alternativo.
– Se debe confirmar el diagnóstico con el test de anticuerpos.
– En pacientes que desarrollan TIH, debe evitarse el uso de heparina de por vida e incluir la alerta “trombocitopenia por heparina” en la historia clínica.
En este terreno el farmacéutico posee un espacio de actuación profesional. A través de su inclusión en el equipo multidisciplinar y una estrecha colaboración con el resto de sanitarios, podremos encontrar la terapia más adecuada y el aumento en la calidad de vida de los pacientes con este tipo de patologías.
Bibliografía
- Raquel Seco-Melantuche, Olga Delgado-Sánchez y Laura Álvarez-Arroyo. Incidencia de trombocitopenia inducida por fármacos en pacientes hospitalizados. FarmHosp. 2013;37(1):1-84.
- Cruz-González I, Sánchez-Ledesma M. Trombocitopenia inducida por heparina. Rev Esp Cardiol. 2007; 60 (10): 1071-82.
- Quiñones-Ortiz L, Suárez-Laurés A. Trombocitopenia inducida por heparina en hemodiálisis tratada con argatroban. Rev Nefrología. 2014; 34 (5): 670-4.
Entrada elaborada por:
Sara Donaire (R2 del H. General Universitario de Ciudad Real) y Patricia Lucena (R3 del H.U. La Paz) en representación del Comité de redacción de residentes
Revisada por: Úrsula Baños (Grupo de Tutores SEFH)










One Comment
rober
Interesante el artículo. Aprovecho para dejar la dirección de blog de un padre que cuenta la experiencia de esta enfermedad.
https://aventurapurpura.blogspot.com/